¿Qué es el cáncer de mama?
El cáncer de mama es el tumor maligno que se origina en el tejido de la glándula mamaria. Los tumores malignos se caracterizan por tener un crecimiento descontrolado y extenderse a otros tejidos. Están formados por células que han acumulado alteraciones en su material genético, que les permiten evadir el control del ciclo de división celular, evitan ser reconocidas y eliminadas por del sistema inmune y crecer de forma descontrolada e infiltrar los tejidos de alrededor. De esta forma, estas células pueden también viajar a través de la sangre o la linfa a otros órganos y crecer formando nuevas lesiones (metástasis).
Anatomía de la mama
La glándula mamaria está constituida por multitud de lóbulos y lobulillos en los cuales se produce la leche. Los lóbulos y lobulillos están unidos entre sí por los conductos galactóforos, también denominados ductos, que conducen la leche hacia el pezón.
También, tiene multitud de vasos sanguíneos, cuya función es proporcionar sangre al tejido mamario, y vasos linfáticos, cuya función es recoger la linfa. Los vasos linfáticos confluyen en pequeñas formaciones redondeadas denominadas ganglios linfáticos. Los ganglios linfáticos más cercanos a la mama se encuentran en la axila y a ambos lados del esternón (hueso situado en la parte anterior del tórax).
Partes de la mama

La glándula está rodeada de tejido graso que proporciona consistencia y volumen a la mama.
Desde el nacimiento hasta la edad adulta, las mamas sufren continuos cambios fisiológicos determinados por el influjo de las hormonas femeninas (estrógenos y progesterona).
El tejido mamario se desarrolla plenamente en la pubertad y durante toda la vida fértil de la mujer sufrirá cambios periódicos relacionados con el ciclo menstrual. También presentará cambios adaptativos durante el embarazo y lactancia. Y finalmente, en la menopausia, involucionará en gran medida siendo sustituida por grasa.
¿Cómo se desarrolla un tumor de mama?
Nuestro organismo está constituido por un conjunto de órganos, que a su vez están formados por células, que se dividen de forma programada con el fin de reemplazar a las ya envejecidas o muertas y mantener así la integridad y el correcto funcionamiento de los distintos órganos.
Este proceso está regulado por una serie de mecanismos que le indican a la célula cuándo comenzar a dividirse, cuándo permanecer estable y también, cuando morir. A este proceso de muerte programada se le denomina apoptosis.
Cuando alguno de estos mecanismos se altera se produce un crecimiento descontrolado de la población celular, falla el mecanismo de reparación de daños en el material genético producidos durante esta replicación aberrante y esta acumulación de daños (mutaciones y otras alteraciones) permite al tumor crecer, evadir la respuesta del sistema inmune y diseminarse.
Cuando estas células adquieren la capacidad de invadir los tejidos adyacentes (infiltración) y de migrar y proliferar en otras partes del organismo (metástasis) se denomina tumor maligno o cáncer.
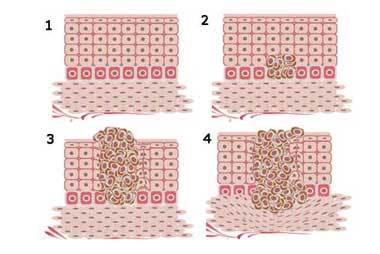
¿Cómo se extiende el tumor de mama?
Este tumor puede crecer de tres maneras:
Crecimiento local
El cáncer de mama crece por invasión directa, infiltrando otras estructuras vecinas a la mama como la pared torácica (músculos y huesos) y la piel.
Diseminación linfática
Las células tumorales invaden la red de vasos linfáticos que posee la mama y llegan por el drenaje linfático a los ganglios. Los ganglios situados en la axila (axilares) son los más frecuentemente afectados, seguidos de los de la zona central de tórax (los próximos a la arteria mamaria interna) y los que están por encima de la clavícula (supraclaviculares).
Diseminación hematógena
Se realiza a través de los vasos sanguíneos preferentemente hacia los huesos, pulmón, hígado y piel.
Epidemiología del cáncer de mama
El cáncer de mama es el tumor más frecuente en las mujeres. Se estima que el riesgo de padecer la enfermedad a lo largo de la vida es del 12%, 1 de cada 8 mujeres.
En el año 2022 se diagnosticaron 2.296.840 nuevos casos de cáncer de mama en el mundo, lo que supuso casi el 12% de los nuevos diagnósticos de cáncer, según los datos de GLOBOCAN.
En España se diagnosticaron alrededor de 35.312 nuevos casos de cáncer de mama en el año 2023 según el Observatorio de la Asociación Española Contra el Cáncer, lo que representa casi el 29% de los cánceres diagnosticados en mujeres.
La incidencia (nuevos casos de cáncer detectados en un periodo de tiempo dado) en España es menor que la de Estados Unidos y Canadá, Reino Unido, Alemania, Francia y Suiza; y similar al resto de países de Europa Mediterránea, Centroeuropa, Portugal e Irlanda.
El mayor número de diagnósticos se realiza en las mujeres entre 45-65 años. Aunque de forma general, incidencia va aumentando con la edad, y alcanza su “plateau” a partir de la 6ª década de vida.
La incidencia de cáncer de mama se ha incrementado en los últimos años, probablemente en relación con el aumento poblacional, el envejecimiento de la población (la edad es un factor de riesgo fundamental en el desarrollo del cáncer), el cambio de los hábitos reproductivos de las mujeres, la exposición a factores de riesgo (el aumento de la obesidad y el uso de terapias hormonales), el sedentarismo; y la globalización del cribado poblacional.
La mortalidad por el contrario está en descenso gracias a los programas de screening que permiten realizar una detección precoz y a las mejoras en los tratamientos de la enfermedad.
El cáncer de mama no es una enfermedad exclusiva de mujeres, también puede aparecer en hombres, aunque en un porcentaje muy pequeño. Si necesitas más información sobre este tema, visita nuestra sección sobre el cáncer de mama en hombres.
Tipos de cáncer de mama
El cáncer de mama es propiamente dicho un adenocarcinoma, que es el término que designa a los tumores que proceden de glándulas.
Podemos clasificar el cáncer de mama atendiendo a varias características: la presencia de invasión o no, el tipo de célula del que deriva, los rasgos inmunohistoquímicos y el grado de diferenciación celular.
Clasificación en función de la presencia o no de invasión
Carcinoma in situ
Se llama así a la proliferación celular maligna que ocurre en el interior del conducto o del lobulillo mamario, sin traspasar la pared de este, es decir sin invasión o infiltración del tejido que lo rodea.
Carcinoma infiltrante
Se llama así a la proliferación celular maligna que traspasa la frontera natural anatómica del ducto o del lobulillo, invadiendo el tejido circundante.
Clasificación histológica
La histología hace referencia a la morfología en el microscopio. Esta clasificación distingue los tumores en función del tipo célula del que deriva la enfermedad. Existen muchos tipos histológicos pero los más frecuentes con diferencia son:
Carcinomas ductales
Se originan en las células que revisten los conductos galactóforos (conductos por donde circula la leche hacia el pezón). Es el tipo más frecuente, representando el 80% de los cánceres infiltrantes de mama.
Carcinomas lobulillares
Se originan en las células de los lobulillos mamarios, donde se produce la leche. Su incidencia es mucho menor.
Clasificación por grado histológico
El grado está en relación con el parecido que tienen las células del tumor con respecto a las células normales y de alguna manera indican la agresividad con la que el cáncer puede desarrollarse:
Grado 1 o bien diferenciado
Las células se parecen mucho a las células normales y son tumores que crecen despacio.
Grado 2 o moderadamente diferenciado
Guardan cierta semejanza con las células de origen, pero su crecimiento es más rápido que en el grado 1.
Grado 3 o pobremente diferenciado
Las células se parecen poco al tejido de origen y crecen rápidamente. El riesgo es mayor porque son los que con más frecuencia se diseminan.
Clasificación por fenotipo o molecular
Esta clasificación es, hoy en día, la más importante en la toma de decisiones terapéuticas y tiene implicaciones pronósticas.
Un manera sencilla y accesible de tener esta clasificación es a través de la realización del FENOTIPO, que obtenemos mediante técnicas de inmunohistoquímica. La inmunohistoquímica es una técnica de laboratorio que estudia la presencia de determinados marcadores en el tejido de la biopsia (ej. receptores hormonales).
Clasifica la enfermedad en 4 subtipos atendiendo al comportamiento biológico.
En función de la presencia de receptores hormonales (receptor de estrógeno y receptor de progesterona), la presencia o no de la proteína HER2 y el índice de proliferación (Ki67); se pueden considerar los siguientes tipos subrogados de cáncer de mama:
Luminal A
Es el subtipo que presenta alta expresión de receptores hormonales y un índice bajo de proliferación (
Luminal B
Es similar al luminal A, pero con algún factor de riesgo como la pérdida de expresión, parcial o completa del receptor de progesterona y/o una alta proliferación (≥ 20%).
Los subtipos luminales (A y B) son los más frecuentes, suponen el 66% de los nuevos diagnósticos.
HER2 amplificado o con sobreexpresión de 3+
Se caracteriza por tener un número de copias del gen del receptor de membrana HER2 mayor de lo normal o un número de receptores muy aumentado. Era considerado un subtipo de mal pronóstico. Sin embargo, hoy en día las altas tasas de respuesta conseguidas con las terapias anti-HER2 han mejorado el pronóstico de forma significativa. Representa el 15-20% de todos los cánceres de mama.
Triple negativo
Se caracteriza por la ausencia de positividad para receptores hormonales y HER2. Engloba diferentes subtipos, pero en general suele ser un tumor de alto grado y de mayor agresividad. Es el de menor incidencia, representa un 15% de todos. Hasta la llegada de la inmunoterapia, la única terapia eficaz era la quimioterapia.
Recientemente se ha sumado a esta clasificación una nueva categoría, denominada HER2-low. Son tumores que presentan en su membrana niveles bajos de la proteína HER2 (HER2-low, definido como "1+" o "2+"). Suponen el 50% del total de casos de cáncer de mama y ya existe un fármaco eficaz dirigido a este subtipo; el Trastuzumab-Deruxtecan.
Esta clasificación por fenotipo se corresponde en gran medida, aunque no hay una correlación 100% exacta, con la clasificación molecular de subtipos intrínsecos que obtenemos mediante la realización de un panel de expresión génica, que estudia la expresión de distintos genes en la célula tumoral relacionados con la dependencia hormonal, la proliferación, la expresión de HER2, etc.
Esta tecnología permite clasificar a los tumores en cuatro subtipos moleculares:
- Luminal A
- Luminal B
- HER2 enriquecido
- Basal-like
En el momento actual esta clasificación tiene implicaciones terapéuticas fundamentalmente en el contexto de la enfermedad localizada (estadios I y II) de cara a planificar el tratamiento de quimioterapia adyuvante posterior.
Este contenido ha sido revisado en septiembre de 2023 por la Dra. Estela Vega Alonso. Unidad de cáncer de mama. Centro integral Oncológico HM Clara Campal. Madrid.
Actualización de datos epidemiológicos en julio 2024.


